Transplantul este singura șansă de supraviețuire pentru pacienții care suferă de boli cum ar fi insuficiențe hepatice acute, ciroze hepatice, cancer hepatic, de pancreas, renal, pulmonar, boli metabolice sau genetice, leucemii, limfoame, insuficiențe cardiace congestive în stadii avansate, afecțiuni degenerative care afectează vederea.
Transplantul este o intervenție complexă, care necesită o echipă multidisciplinară, primul pas fiind prelevarea de organe, ca rezervă pentru situațiile de acest fel, cu tot ce presupune transportul în centrele de transplant și menținerea vitalității organului prelevat și implantul organului prelevat.
Transplantul renal, hepatic, medular de inimă, piele și țesuturi, inclusiv fertilizarea in vitro, au fost provocări pentru medicina din Timișoara, în prezent fiind activ doar cel medular și de țesuturi.
Această situație se înregistrează în contextul în care îndeplinirea protocoalelor pentru acreditarea efectuării de transplant a devenit mai complicată, odată cu intrarea României în Uniunea Europeană.
***
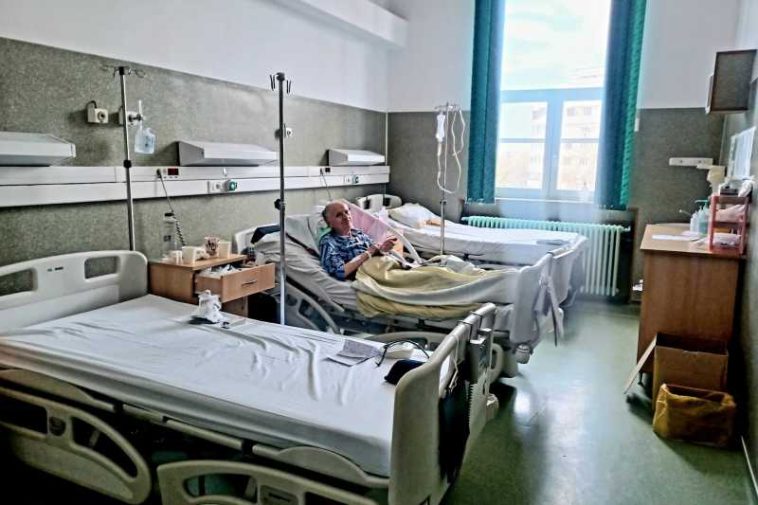
Managerul Spitalului Județean Timișoara, prof. dr. Dorel Săndesc, spune că, pentru transplant, totul începe cu activitatea de diagnostic management al donorului în moarte cerebrală, dar este un deficit de donori, iar cea mai mare performanță este reacreditarea transplantului de țesut pe Clinica de Ortopedie 2 din cadrul spitalului.
Foto: (c) Otilia Halunga / AGERPRES
La Timișoara, anul trecut au fost nouă cazuri în moarte cerebrală în care, cu acordul familiei și conform tuturor criteriilor legale prevăzute, s-au făcut prelevări multiorgan, iar în acest an s-a efectuat o primă prelevare.
Activitatea de prelevare a fost afectată semnificativ de perioada pandemiei, iar ulterior, de tot impactul social și psihologic cunoscut.
‘Doctorița Giorgiana Bobouțanu, coordonator de transplant, medic ATI, stabilește împreună cu colegii când s-a pus diagnosticul de moarte cerebrală, discută cu familia, obține acordul lor pentru prelevare, ia legătura cu Agenția Națională de Transplant, cu alte centre care au cazuri în așteptare, legătura cu echipele de prelevare. Dr. Adina Vlad răspunde de diagnosticul de moarte cerebrală și managementul, îngrijirea după diagnosticul de moarte cerebrală, urmată, inevitabil de oprirea inimii. În această perioadă, aparatele, organele, țesuturile care pot fi prelevate trebuie menținute într-o stare fiziologică, asigurând prin mijloace de terapie extracorporală, ventilație mecanică, monitorizări, uneori hemodialize, menținerea organelor la stare cât mai bună. Avem echipe chirurgicale de la noi, echipa de radiologie, extrem de importantă, condusă de dr. Aida Iancu, pentru că trebuie făcute explorări imagistice, prin care se evaluează starea organelor, dimensiunea organelor și poate contribui la decizia destinatarului transplantului’, spune dr. Dorel Săndesc.
Cea mai mare performanță este reacreditarea Clinicii de Ortopedie 2, iar din acest an și-a reluat activitatea de transplant osos, la un pacient cu o pseudo-artroză de humerus, după o evoluție lungă, complicată, cu lipsă mare de os la acest nivel. S-a făcut operația de transplant de grefă osoasă primită de la banca de os a Spitalului Colentina.
‘Facem transplantul propriu-zis și avem o echipă pregătită oricând să facă recoltare de țesut osos, ligamente, combinat cu recoltare de piele. Pe lângă stabilirea diagnosticului de moarte cerebrală, avem echipe de chirurgie generală care fac prelevarea de organe intra-abdominale, dar și echipa de ortopedie și de chirurgie plastică care face recoltarea de os, tendoane sau piele, de mare interes, mai ales în perspectiva apropiată a finalizării Centrului de Mari Arși’, spune dr. Dorel Săndesc.
La Județean, zona nefinalizată este cea de transplant renal, dar continuă demersurile pentru reluarea acestei activități. Transplant renal a fost sistat în anul 2006 deoarece, odată cu aderarea României la Uniunea Europeană, protocolul nu mai respecta noile cerințe.

Foto: (c) Otilia Halunga / AGERPRES
Pionieratul transplantului renal în România îi aparține medicului timișorean Petru Drăgan, care a efectuat un transplant de la un donator decedat în 1981. Chirurgii timișoreni spun că atunci când s-a făcut acea intervenție au fost anumite reguli, dar acum există o lege a transplantului, cu alte reguli.
‘Consider că este un domeniu în care tradiția ne obligă. Secția Urologie este modernizată. Blocul operator a fost renovat și acolo se fac foarte multe intervenții deschise, laparoscopice, endoscopice și se pot utiliza și pentru transplantul renal. Avem și o echipă operatorie cu experiență extraordinară în operații urologice, cu peste 4.300 de intervenții pe an, dintre care 400-500 sunt de complexitate mare. Formalitățile de acreditare le-am întreținut, iar șeful secției, dr. Ion Cumpănaș, coordonează acest proces și are ca obiectiv major al mandatului său reluarea transplantului renal. În acest moment, așteptarea pe lista de transplant nu este determinată de lipsa de disponibilitate a centrelor, ci de lipsa de donatori – vii sau în moarte cerebrală. În prezent, sunt trei centre mari de transplant renal în țară, la București, Cluj și Iași. Colegii de la Cluj sunt printre beneficiarii principali de rinichi prelevați la Timișoara’, a precizat prof. Dorel Săndesc.
***
La Spitalul de Copii ‘Louis Țurcanu’ din Timișoara, activitatea de transplant a demarat sub conducerea prof. Margit Șerban în iunie 2001, când s-a efectuat primul transplant medular autolog în premieră națională la un copil.
‘Corect se spune transplant de celule stem hematopoietice. Inițial a fost numit medular, celulele se extrăgeau doar din măduva osoasă. După aceea, tehnologia s-a dezvoltat, astfel încât acum se extrag celulele stem hematopoietice și din sângele periferic. În ianuarie 2003 am avut o altă premieră pentru România – transplantul alogenic cu celule stem hematopoietice de la un donor înrudit cu bolnavul, un frate. În 2009 am făcut, tot în premieră națională, transplantul cu celule hematopoietice recoltate de la un donor neînrudit și în același an am făcut și transplantul cu celulele stem din cordon ombilical”, precizează prof. Smaranda Arghirescu, pentru AGERPRES.
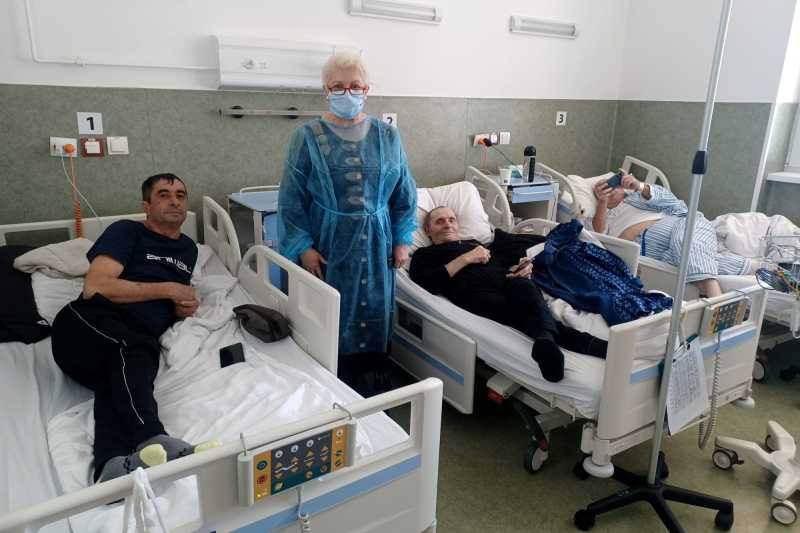
Foto: (c) Otilia Halunga / AGERPRES
Medic primar pediatrie, oncohematologie pediatrică, șef de secție în cadrul Spitalului de Copii ‘Louis Țurcanu’ din Timișoara, prof. Smaranda Arghirescu subliniază că activitatea de transplant, care era de succes cu câțiva ani în urmă, este în declin în prezent, pentru că majoritatea procedurilor de transplant se indică la pacienți adulți, mult mai frecvent decât la copii, iar Timișoara nu mai tratează pacienți adulți.
‘De exemplu, leucemiile, limfoamele, mare parte dintre ele, se duc de la diagnostic direct în alte centre, cum ar fi București, asta nu pentru că Timișoara nu ar dori să-i trateze, ci pentru că nu are condiții. Clădirea Spitalului Municipal are 100 de ani, cu saloane de 10 paturi, improprii acestor pacienți. Speranța noastră este construirea Institutului Oncologic unde condițiile vor permite tratarea acestor pacienți. Sunt necesare condiții de izolare, cu baie proprie, singur în salon. Și atunci, dacă se duc la București, din start Bucureștiul îi programează pentru transplant. Există o listă de așteptare de luni de zile, dar pe formularul acela pe care pacientul îl completează sunt mai multe opțiuni. Deci, optez pentru centrul de transplant 1, 2 sau 3. Acești pacienți ar trebui consiliați, dacă am fi corecți față de ei, să bifeze trei centre. De exemplu, prima opțiune este București, a doua opțiune este Timișoara, a treia Iași și să li se explice că vor alege centrul în funcție de durata de așteptare. Pentru acești pacienți, prelungirea duratei de așteptare (acea listă de așteptare) implică un risc crescut de recidivă a bolii. Aceasta reprezintă principala provocare, alături de faptul că transplantul acesta, ca oricare altă procedură, are niște reguli stabilite de Societatea Europeană de Transplant’, explică oncohematologul pediatru Smaranda Arghirescu.
Potrivit acesteia, sunt două tipuri de centre de transplant.
Unele sunt cele care efectuează transplant de rutină, ca o procedură ce se impune la un anumit moment al bolii. România are doar acest tip de centre.
În Europa, sunt câteva centre de cercetare și dezvoltare, unde pentru cazurile care nu se încadrează în condițiile unui transplant de rutină, se încearcă procedurile experimentale, dar în țara noastră nu sunt astfel de centre.
‘În Timișoara, anul trecut am renovat Centrul de Transplant, cu bani proveniți din sponsorizare conform ultimelor norme și standarde. Deși există îndemnuri ca pacienții să apeleze la clinici din străinătate, în România procedurile de transplant medular sunt realizate la standarde înalte. În prezent, doar centrele din Timișoara și Bucureștiul, la Fundeni, fac astfel de intervenții atât pentru adulți, cât și pentru copii. Restul centrelor, Târgu Mureș, Iași și Cluj efectuează proceduri de transplant doar pentru adulți’, arată prof. Smaranda Arghirescu.
Procedura de transplant este acoperită integral din fonduri publice și este gratuită pentru cetățenii români.
În literatura de specialitate, mortalitatea legată de transplant este la 18% – 19% din cazuri, mai ales la transplantul alogen.

Foto: (c) Otilia Halunga / AGERPRES
‘Speranța de viață, după transplant este semnificativ îmbunătățită. Procedura de transplant se efectuează într-un anumit moment al bolii, niciodată la începutul bolii, ci atunci când boala este într-o remisiune bună, să aibă cât mai puține semne de boală și cât mai puține localizări. Atunci rata de succes este foarte bună. Numărul specialiștilor care facem parte din echipa de transplant este redus, deoarece activitatea implică mai multe etape complexe: recoltarea celulelor, prelucrarea acestora, crioconservarea și, ulterior, administrarea lor, uneori după săptămâni sau chiar luni de păstrare. Oamenii din Timișoara fac toate aceste etape prin rotație, pe când la București recoltarea, prelucrarea, criogenarea se fac absolut separat de partea clinică’, punctează medicul.
La Timișoara au fost efectuate peste 600 de proceduri de transplant până în prezent.
În secția pe care o conduce, acum sunt internați doi pacienți adulți și doi copii care urmează să fie transplantați în curând, autolog, respectiv alogeneic.
În primă fază, echipa medicală verifică în special existența unor frați compatibili, în speranța identificării unui donator înrudit. De regulă, se începe cu familia, deoarece este mai simplu să se găsească și să se convingă un donator din rândul rudelor decât să se caute unul neînrudit. În situația în care nu este un donator compatibil familial, se caută un donator neînrudit în băncile internaționale.
‘Este important de înțeles că toate centrele de transplant din România au această posibilitate de a căuta și identifica donatori compatibili în băncile din străinătate, ceea ce înseamnă aproximativ 19 milioane de donatori. Totodată, avem posibilitatea achiziționării acelor celule prin intermediul Registrului Național. Prin urmare, nu este necesar ca românii să plece în străinătate pentru procedura de transplant medular, întrucât beneficiem de acces la aceeași bază de date, iar procedura de transplant este standardizată’, mai arată dr. Smaranda Arghirescu.
***
La începutul anilor 2000, în cadrul Spitalului Municipal Timișoara (SMT) exista un compartiment de transplant hepatic, dar care nu mai este funcțional de aproape două decenii. Ultimele intervenții de acest gen s-au limitat la ”ciupirea” de țesut din ficat pentru biopsii și stabilirea exactă de diagnostice.
În a doua jumătate a secolului trecut, doctorul Vladimir Fluture de la Timișoara a făcut parte dintr-o echipă care a efectuat primul transplant experimental de ficat. În acea perioadă, legislația era mai permisivă pentru crearea unui centru de transplant, dar astăzi totul este standardizat și cerințele sunt mult mai pretențioase.
Chirurgul Emil Huț de la Spitalul Municipal Timișoara spune că la sfârșitul anilor ’90 existau aici două saloane cu o dorită destinație de transplant hepatic, iar astăzi există Compartimentul de Chirurgie Hepato-Bilio-Pancreatică (HBP). În acest compartiment se operează cazuri de mare complexitate, cu o rată de mortalitate și complicații comparabile cu mari centre de specialitate din Europa.

Foto: (c) Otilia Halunga / AGERPRES
‘Partea de tratamente, de terapie oncologică adjuvantă, neoadjuvantă, chimioterapie și alte tipuri de terapie s-a dezvoltat foarte mult, iar în chirurgie ajung mai puține cazuri. Numărul cancerelor este în creștere, iar unele pot da și metastaze hepatice și normal ar trebui să crească și adresabilitatea spre noi. Între o intervenție chirurgicală majoră, cum este chirurgia hepatică, și o procedură mai simplă, efectuată în Ambulator, cu impact mai scăzut asupra pacientului, acesta va alege cea de-a doua variantă, deși beneficiile sunt discutabile’, detaliază dr. Emil Huț.
Chirurgul atrage atenția că românii nu au o cultură a obținerii de informații corecte privind adresabilitatea pentru un anumit centru sau spital, să vadă că sunt superioare beneficiile după rezecția de ficat, mai ales în tipul de metastaze, de exemplu, după cancerul de colon.
‘Avem foarte mult cancer de colon în partea aceasta de țară care, prelungindu-se durata de viață a bolnavilor, ajung să dezvolte metastaze hepatice. Cancerul de colon are primă indicație chirurgia și, totuși, nu ajung la noi să se intereseze despre parcursul normal care trebuie urmat’, punctează dr. Emil Huț.
La HBP ajung pacienți cu pancreatită, tumori de cap de pancreas, pentru care sunt necesare intervenții chirurgicale de o anvergură mare, pacienți cu afecțiuni cronice de ficat peste care se dezvoltă tumori hepatice, metastaze hepatice, cazurile care au nevoie de reconstrucții de căi biliare sau tumori de căi biliare tumorile intra-hepatice și cele extra-hepatice, dar și cei care necesită intervenție chirurgicală într-o altă sferă, dar care au o suferință hepatică cronică de tipul cirozei hepatice.
‘Avem cel mai mare procent, circa 90%, din rezecțiile de ficat care erau făcute pe ficat anormal, care înainte aveau hepatită cronică sau ciroză hepatică deja dezvoltată. (…). Aceasta înseamnă că pacienții vin cu o patologie neglijată și se prezintă tardiv la medic. Mortalitatea datorată complicațiilor post-operatorii este zero’, explică chirurgul hepatic.
Din anul 2007, la Spitalul Municipal Timișoara s-au operat 130 de cazuri de duodeno pancreatectomii cefalice.
Acest tip de chirurgie a fost demarat de profesorul Vladimir Fluture, în anii 1999 – 2000, și continuat de prof. Octavian Crețu până în prezent, întrucât tumorile de pancreas devin foarte rapid inoperabile.
‘În intervențiile de duodeno pancreatectomia cefalică, este similar scoaterii unui sens girator din circulație și trebuie să restabilești toate legăturile, stomac – calea biliară și ductul pancreatic sau restul de pancreas care rămâne; toate trebuie să fie reimplantate într-un intestin. În aceasta constă partea dificilă a acestui tip de intervenții chirurgicale. (…). Am avut chiar un caz care era apreciat ca inoperabil în Germania. Mi s-a adresat și am reușit să-i scoatem o formație tumorală de pancreas, cu rezultate bune. În cazurile oncologice, majoritatea pacienților ajung la diagnosticare abia în etapa în care dezvoltă icter. Înainte, interveneam chirurgical; acum, colegii de la gastroenterologie au posibilitatea efectuării unei intervenții minim invazive, de montare a unui stent’, dezvoltă dr. Emil Huț.
Specialistul spune că protocoalele stabilesc foarte clar situațiile în care se impune un transplant, iar chirurgia performantă de azi, poate rezolva în foarte mare măsură problemele hepatice, fără un transplant.
‘În toate cazurile, vorbim despre necesitatea unui transplant în patologii cronice ale ficatului primitorului. În cazul transplantului de ficat cu donor viu, vorbim despre o rezecție de ficat, o operație majoră, care implică anumite riscuri. O mare parte din ficatul donorului este rezectată. Nativ, ne naștem cu 70-75% de ficat în plus decât avem nevoie, dar pe care putem să-l distrugem cu obiceiuri proaste. În momentul în care bolnavii ajung la noi, sunt deja cu un ficat în totalitate suferind de o hepatită cronică, o infecție cu virus, tratamente medicamentoase care agresează. Și atunci, la ficatul acela deja bolnav în totalitate, nu putem să scoatem aceeași parte, ne limităm la o porțiune mult mai mică’, mai arată chirurgul.
La început, compartimentul a pornit în ideea realizării chirurgiei hepatice și a transplantului hepatic, iar ulterior s-a axat doar pe chirurgia hepato-bilio-pancreatică de performanță.
În Compartimentul de Chirurgie Hepatică au fost operați 37 de pacienți în anul acesta și 226 anul trecut. Dintre aceștia, anul acesta nu a fost înregistrat niciun deces postoperator, iar anul precedent, patru internați au decedat în secția ATI.
***
La Institutul de Boli Cardiovasculare din Timișoara, programul de transplant cardiac a fost organizat din 1997, rezultatul fiind prima recoltare de cord pe plan local, cu intervenția de transplant realizată la Târgu Mureș în ianuarie 2000, iar în luna mai a aceluiași an a fost efectuat la Timișoara primul și singurul transplant de cord, la un tânăr de 16 ani. În prezent, programul de transplant este sistat.
***
Chirurgii universitari din Timișoara susțin că se impune reluarea activității de transplant din municipiu, cu atât mai mult cu cât la Spitalul Județean există o activitate de prelevare de organe suficient de susținută.
În același timp, pacienții din zona de vest a țării așteaptă pe listele altor spitale din țară, iar unii decedează între timp.